Meningite: Sintomas, Transmissão e Tudo que o Profissional de Saúde Precisa Saber
Introdução: Uma Emergência que Não Perdoa a Demora
A meningite é uma das condições mais temidas na medicina de urgência — e por razões muito justificadas.
Trata-se de uma inflamação das meninges, as membranas que envolvem e protegem o encéfalo e a medula espinal. Quando essas estruturas são comprometidas, o sistema nervoso central entra em risco direto.
O que torna a meningite especialmente perigosa não é apenas a sua gravidade, mas a velocidade com que ela pode evoluir.
Em questão de horas, um paciente pode passar de um quadro de febre e cefaleia para rebaixamento do nível de consciência, sepse e óbito.
Por isso, para o profissional de saúde, reconhecer os sinais precoces dessa doença não é apenas uma competência técnica — é uma questão de salvar vidas.
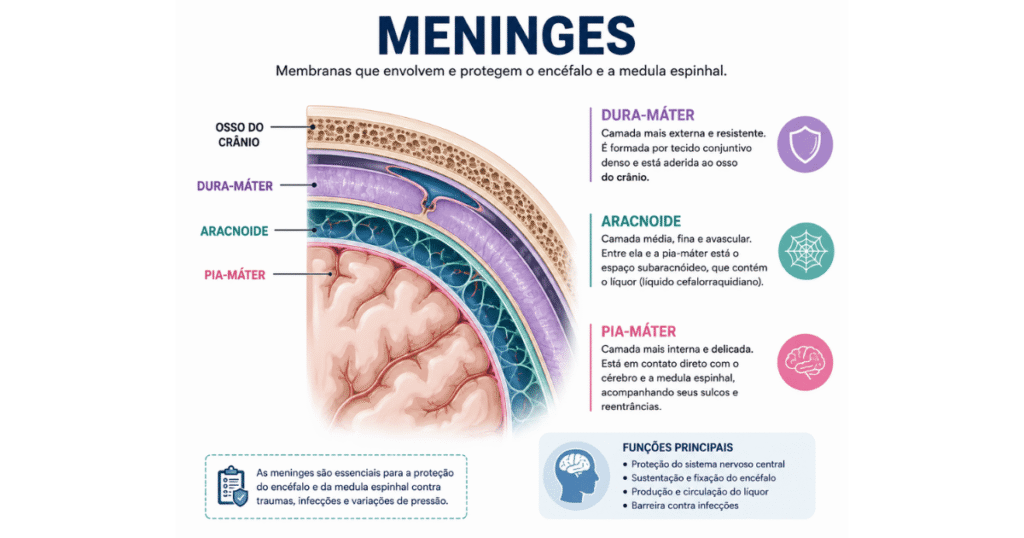
O que São as Meninges?
Antes de falar sobre a doença em si, é fundamental ter clareza sobre as estruturas envolvidas.
As meninges são três membranas concêntricas que envolvem o encéfalo e a medula espinal, de fora para dentro:
- Dura-máter: a camada mais externa, espessa e resistente, formada por tecido conjuntivo denso
- Aracnoide: camada intermediária, de aspecto delicado, separada da pia-máter pelo espaço subaracnoide
- Pia-máter: a camada mais interna, intimamente aderida à superfície do encéfalo e da medula
O espaço subaracnoide — localizado entre a aracnoide e a pia-máter — é preenchido pelo líquido cefalorraquidiano (LCR), também chamado de líquor.
É exatamente nesse espaço que ocorre a inflamação característica da meningite, e é do LCR que se retira a amostra na punção lombar para confirmar o diagnóstico.
Tipos de Meningite: Nem Toda é Igual
A meningite pode ser causada por diferentes agentes etiológicos, e isso tem impacto direto na gravidade, no tratamento e no prognóstico.
Meningite Bacteriana
É a forma mais grave e potencialmente fatal.
Os principais agentes bacterianos variam de acordo com a faixa etária:
- Recém-nascidos: Streptococcus agalactiae (estreptococo do grupo B), Escherichia coli e Listeria monocytogenes
- Crianças e adolescentes: Neisseria meningitidis (meningococo) e Streptococcus pneumoniae (pneumococo)
- Adultos e idosos: Streptococcus pneumoniae, Neisseria meningitidis e Listeria monocytogenes
A meningite meningocócica, causada pela Neisseria meningitidis, merece atenção especial por sua capacidade de evoluir rapidamente para meningococcemia — com sepse grave, coagulação intravascular disseminada (CIVD) e lesões hemorrágicas na pele, que formam as características petéquias e púrpuras.
Meningite Viral
É a forma mais comum e, na maioria dos casos, a menos grave.
Os enterovírus são os principais agentes responsáveis, mas o vírus do herpes simples (HSV), o vírus da caxumba, o HIV e o vírus da coriomeningite linfocítica também podem estar envolvidos.
Em geral, a meningite viral evolui de forma autolimitada em 7 a 10 dias, sem necessidade de tratamento específico — exceto nos casos por HSV, que requerem tratamento com aciclovir.
Meningite Fúngica
Menos frequente, mas extremamente importante em pacientes imunocomprometidos.
O agente mais comum é o Cryptococcus neoformans, encontrado principalmente em pacientes com HIV/AIDS com contagem de CD4 abaixo de 100 células/mm³.
O quadro costuma ser mais insidioso, com instalação lenta dos sintomas ao longo de dias ou semanas.
Meningite Tuberculosa
Causada pelo Mycobacterium tuberculosis, é uma forma grave de neurotuberculose.
Acomete principalmente pacientes com tuberculose pulmonar ativa, imunocomprometidos e crianças não vacinadas.
O quadro é subagudo, com sintomas que se instalam progressivamente ao longo de semanas, o que frequentemente retarda o diagnóstico.
Transmissão: Como a Meningite se Espalha

A forma de transmissão varia de acordo com o agente causador.
Na meningite bacteriana — especialmente a causada pelo meningococo e pelo pneumococo — a transmissão ocorre por meio de gotículas respiratórias e contato direto com secreções de vias aéreas superiores de pessoas infectadas ou portadoras assintomáticas.
É importante destacar que a Neisseria meningitidis pode colonizar a nasofaringe de pessoas saudáveis sem causar doença — os chamados portadores assintomáticos — que funcionam como reservatório e fonte de transmissão.
Ambientes de convivência próxima, como escolas, creches, quartéis e dormitórios universitários, favorecem a disseminação do agente.
Na meningite viral por enterovírus, a transmissão ocorre principalmente pela via fecal-oral e por gotículas respiratórias.
A meningite fúngica por Cryptococcus não é transmitida de pessoa a pessoa. A infecção ocorre pela inalação de esporos presentes no ambiente, especialmente em locais com excrementos de pombos.
Sintomas: Reconhecendo o Quadro Clínico
O quadro clínico da meningite pode variar conforme o agente etiológico, a faixa etária e o estado imunológico do paciente.
No entanto, a tríade clássica da meningite em adultos é bem definida:
- Febre alta — de início súbito, frequentemente superior a 38,5°C
- Cefaleia intensa — descrita pelos pacientes como a “pior dor de cabeça da vida”, de caráter progressivo
- Rigidez de nuca — dificuldade ou impossibilidade de fletir o pescoço em direção ao tórax
Além da tríade clássica, outros sinais e sintomas podem estar presentes:
- Fotofobia e fonofobia
- Náuseas e vômitos
- Alteração do nível de consciência
- Convulsões
- Petéquias e púrpuras (especialmente na meningococcemia)
Sinais Meníngeos: Kernig e Brudzinski
Dois sinais semiológicos são fundamentais na avaliação clínica do paciente com suspeita de meningite.
Sinal de Kernig: com o paciente em decúbito dorsal, o examinador flete o quadril a 90° e tenta estender o joelho. O sinal é positivo quando há resistência ou dor à extensão do joelho, indicando irritação meníngea.
Sinal de Brudzinski: com o paciente em decúbito dorsal, o examinador flete passivamente a cabeça em direção ao tórax. O sinal é positivo quando ocorre flexão involuntária dos joelhos e quadris como resposta reflexa à manobra.
Ambos os sinais, quando positivos, reforçam fortemente a suspeita clínica de meningite — embora sua ausência não exclua o diagnóstico.
Particularidades em Lactentes

Em bebês, os sinais clássicos frequentemente estão ausentes, o que torna o diagnóstico ainda mais desafiador.
Os achados mais relevantes nessa faixa etária incluem:
- Fontanela anterior abaulada — sinal de hipertensão intracraniana
- Choro agudo e inconsolável
- Irritabilidade excessiva ou letargia
- Recusa alimentar
- Hipotonia
- Febre ou hipotermia
Diante de qualquer um desses sinais em um lactente, a hipótese de meningite deve ser investigada com urgência.
Diagnóstico: Da Suspeita Clínica à Confirmação Laboratorial
O diagnóstico da meningite é uma emergência e não deve ser postergado por aguardar exames complementares.
O exame clínico, aliado à história do paciente, já é suficiente para iniciar o tratamento empírico quando há forte suspeita.
A punção lombar com análise do LCR é o exame padrão-ouro para o diagnóstico etiológico.
O LCR é coletado entre os espaços intervertebrais L3-L4 ou L4-L5, e analisado quanto a:
- Aspecto (límpido, turvo ou hemorrágico)
- Celularidade (tipo e quantidade de células)
- Dosagem de glicose e proteínas
- Cultura e sensibilidade
Na meningite bacteriana, o LCR costuma ser turvo, com predomínio de neutrófilos, glicose baixa e proteínas elevadas.
Na meningite viral, o LCR é geralmente límpido, com predomínio de linfócitos, glicose normal e proteínas levemente elevadas.
Outros exames importantes incluem hemograma, hemocultura, proteína C-reativa (PCR), procalcitonina e tomografia computadorizada de crânio — esta última indicada antes da punção lombar em pacientes com sinais de hipertensão intracraniana ou déficit neurológico focal.
Tratamento: Rapidez é Tudo
Na meningite bacteriana, cada hora sem tratamento adequado aumenta significativamente o risco de sequelas e de morte.
O tratamento é iniciado com antibioticoterapia empírica assim que a suspeita clínica é estabelecida — idealmente após a coleta de hemoculturas e do LCR, mas sem aguardar os resultados para começar.
Os esquemas antibióticos variam conforme a faixa etária e os agentes mais prováveis. De modo geral, as cefalosporinas de terceira geração — como a ceftriaxona — são a base do tratamento empírico em adultos e crianças maiores.
O uso de dexametasona associado ao antibiótico está recomendado em casos de meningite bacteriana, pois reduz a resposta inflamatória no SNC e diminui o risco de sequelas auditivas e neurológicas.
Na meningite viral, o tratamento é de suporte: repouso, hidratação, analgésicos e antitérmicos. Nos casos por HSV, o aciclovir é obrigatório.
Na meningite fúngica por Cryptococcus, o tratamento de primeira linha é a anfotericina B associada à flucitosina na fase de indução.
📚 Aprofunde Seus Conhecimentos com o Livro Digital
Se você chegou até aqui, é porque leva a sua formação a sério — e isso faz toda a diferença na vida dos seus pacientes.
Para quem quer ir além do básico e ter um material completo, estruturado e confiável ao alcance de um clique:
Nosso Livro Digital foi desenvolvido pensando exatamente em profissionais e estudantes como você — com linguagem técnica, correlações clínicas práticas e conteúdo atualizado.
Acesse agora e leve seu conhecimento a outro nível.
Condutas de Enfermagem na Meningite
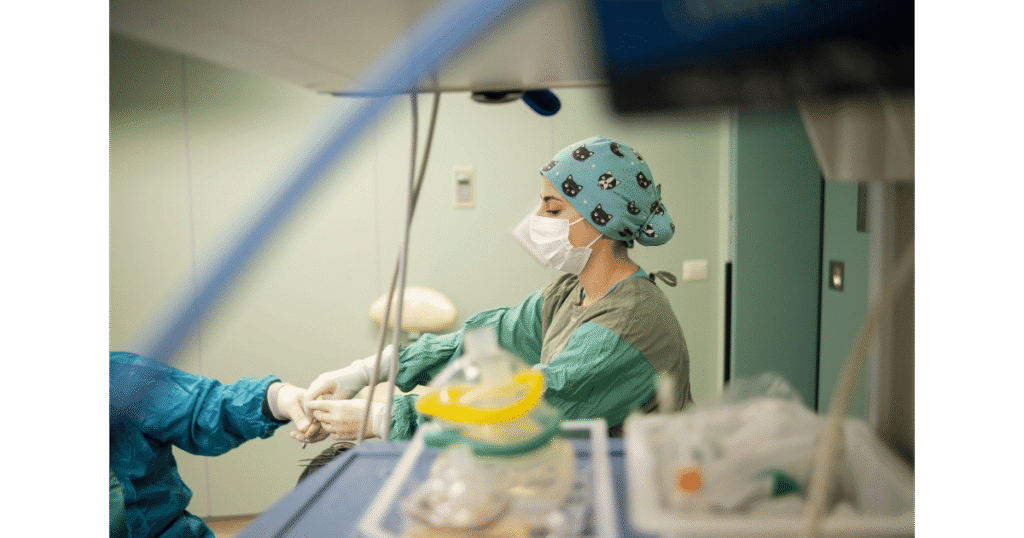
A atuação do enfermeiro frente a um paciente com suspeita ou confirmação de meningite exige agilidade, precisão e atenção contínua.
Isolamento respiratório: nos casos de meningite meningocócica ou por outros agentes transmissíveis por gotículas, o isolamento deve ser instituído imediatamente — com uso de máscara cirúrgica pelo paciente e EPI adequado pela equipe.
Monitorização neurológica: avaliar periodicamente o nível de consciência por meio da Escala de Coma de Glasgow, tamanho e reatividade pupilar, presença de convulsões e sinais de herniação cerebral.
Controle da febre: a hipertermia aumenta o metabolismo cerebral e agrava o edema. O uso de antitérmicos e medidas físicas de resfriamento devem ser mantidos.
Acesso venoso e hidratação: garantir acesso venoso calibroso para administração de antibióticos, corticosteroides e suporte hemodinâmico quando necessário.
Posicionamento: manter a cabeceira do leito elevada a 30° para favorecer o retorno venoso cerebral e reduzir a pressão intracraniana.
Notificação compulsória: a meningite bacteriana é uma doença de notificação compulsória imediata no Brasil. O enfermeiro deve acionar a vigilância epidemiológica assim que o caso for confirmado ou fortemente suspeito.
Prevenção: A Vacina Salva Vidas
A principal estratégia de prevenção da meningite bacteriana é a vacinação.
O calendário nacional de imunização brasileiro contempla vacinas contra os principais agentes causadores de meningite:
- Vacina meningocócica C (conjugada): aplicada aos 3, 5 e 12 meses de vida
- Vacina meningocócica ACWY: disponível para adolescentes
- Vacina pneumocócica 10-valente: aplicada aos 2, 4 e 6 meses, com reforço aos 12 meses
- Vacina Hib (contra Haemophilus influenzae tipo b): parte do esquema básico de vacinação infantil
O profissional de saúde tem papel fundamental na orientação da população sobre a importância da vacinação e na manutenção do calendário vacinal atualizado.
Conclusão
A meningite é uma doença que não deixa espaço para hesitação.
O reconhecimento precoce dos sinais clínicos, a tomada de decisão rápida e a assistência técnica qualificada fazem a diferença entre a recuperação completa e sequelas devastadoras — ou entre a vida e a morte.
Conhecer a fundo essa doença, sua fisiopatologia, suas formas de apresentação e seu manejo é uma das responsabilidades mais sérias de quem escolheu cuidar de pessoas.
E é exatamente esse nível de comprometimento que transforma um bom profissional em um profissional excelente.
Olá, eu sou o Rômulo, criador do Rômulo Enfermagem. Minha trajetória é construída no dia a dia da saúde: sou Técnico em Enfermagem especializado em UTI, Necropsista e Bombeiro Civil. Vivi a saúde em todas as suas etapas, desde o socorro de urgência até o cuidado crítico e o estudo pós-morte. Criei este espaço para compartilhar esse conhecimento de forma direta e prática, garantindo que o conteúdo tenha a base real de quem entende os desafios da nossa rotina hospitalar e de emergência.



Publicar comentário